緑内障について
 緑内障の診断は視神経精密画像検査、眼圧、視野検査、そして医師の経験に基づく診療所見で総合的に判断致しいます。緑内障は失明原因の第一位の疾患であり、緑内障学会所属の医師は全国で約2300人(一般眼科医数 約15300人)いまして,活発に診断治療が議論されているとても重要な疾患です。院長ももちろん緑内障学会所属していますが、緑内障はまず点眼治療を基本とします。目薬で進行しなければそれが一番です。しかしながら、目薬で進行が抑えられない緑内障が多く存在することも事実で、そのようなものが世の中で放置され失明につながっています。患者様は多くの場合、最後まで進行に気づかないためそこまでひどくなってしまう事があります。点眼薬だけで治療できるものばかりであれば失明原因第一位にはなりません。
緑内障の診断は視神経精密画像検査、眼圧、視野検査、そして医師の経験に基づく診療所見で総合的に判断致しいます。緑内障は失明原因の第一位の疾患であり、緑内障学会所属の医師は全国で約2300人(一般眼科医数 約15300人)いまして,活発に診断治療が議論されているとても重要な疾患です。院長ももちろん緑内障学会所属していますが、緑内障はまず点眼治療を基本とします。目薬で進行しなければそれが一番です。しかしながら、目薬で進行が抑えられない緑内障が多く存在することも事実で、そのようなものが世の中で放置され失明につながっています。患者様は多くの場合、最後まで進行に気づかないためそこまでひどくなってしまう事があります。点眼薬だけで治療できるものばかりであれば失明原因第一位にはなりません。
中原眼科では緑内障のレーザー治療はもちろん線維柱帯切開術(トラベクロトミー)、線維柱帯切除術(トラベクレクトミー)、白内障術併用緑内障マイクロデバイス(iStent)、緑内障インプラント手術(Express、Ahmed、Baerverdt)など全ての治療を行っており、患者様の状況に合わせて進行を防止するよう適宜ご提案いたします。
緑内障から目を守るための正しい診断と治療が重要です。
緑内障の症状
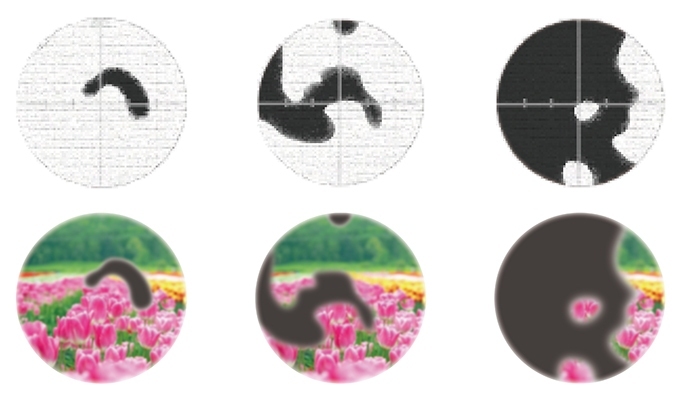
緑内障は網膜周辺の視神経が障害されることによって、まずは視野内にものが見えない部分の暗い小さな点(暗点)ができます。さらに進行するとだんだんと視野が狭まってきます。
しかしながら、緑内障の進行はとてもゆっくりと、片目ずつ進行することがほとんどであるため、脳はもう片方の目の情報でそうした症状を補ってしまい、病気の進行に気付かないことがほとんどです。
そのため、緑内障の症状を自覚するのは、かなり進行してしまってからのことが多いのですが、一度失われてしまった視野が元に戻ることはありません。
早期であれば、病気の進行を食い止め、さらに視野が欠損するのを防ぐことができるため、早期発見・早期治療がとても大事な病気です。
また、時に急激に眼圧が上昇し、眼痛に伴って頭痛やめまい、吐き気などを催し症状によっては一晩で失明する可能性がある急性緑内障発作があります。この場合は早急な治療が必要となりますので、すぐに眼科を受診してください。
緑内障の検査
眼圧測定
眼圧の変化も重要な緑内障のサインであるため、眼圧測定を行います。眼圧も血圧と同じように1日のうちで高低差や個人差により変動があります。角膜が厚い方は見かけの眼圧が高く出やすく、薄い方は低く出るので、角膜の厚さによって補正した眼圧を測定する必要があります。
直接目の表面に器具をあてて測定する方法と、目の表面に風を噴射して測定する方法があります。
眼底検査
眼底部に光をあてて、直接視神経の集まっている部分の状態を観察します。
網膜に張り巡らされた視神経が集まって眼球の外へ出て行く部分を視神経乳頭といい、通常その部分にくぼみがあります。これを専門的には「視神経乳頭陥凹(かんおう)」といいますが、視神経に障害が起こって死滅した部分が多くなると、この陥凹が大きくなったり変型したりするという特徴があります。そうした状態を観察することで、緑内障の有無や進行状態を調べます。
現在はOCTという器械で、神経線維層の厚さを測定し、早期の緑内障を診断できるようになりました。視野検査でも異常がないようなタイプの緑内障(PPG:極早期緑内障)も診断できるようになりました。
視野検査
緑内障では視野が欠損していくのが大きな症状のひとつです。視野とは目を動かさず見える範囲のことで、視野を測定することで緑内障の有無や進行状況がわかります。当院では、世界で最も使用されているハンフリー視野計を使用しております。
隅角検査
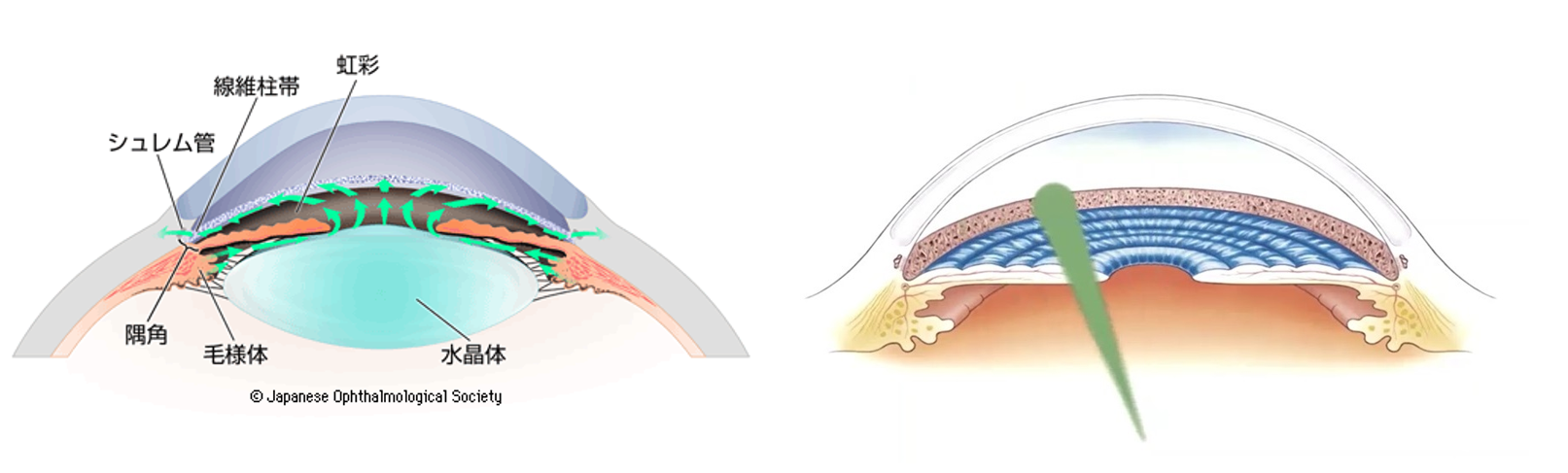
通常眼球内の毛様体とよばれる部分で作られた房水が硝子体や水晶体、角膜など、血管のない部分に酸素や栄養を届けています。この房水は最後に隅角とよばれる角膜の末端部を通って眼球外へ排出されます。この隅角が狭くなるなどで房水の排出異常がおこることで眼圧に影響を与えます。この状態を観察するのが隅角検査です。
当院の治療
レーザー治療(SLT)
 眼内に栄養を届けている房水は、最終的に角膜の末端にある隅角からシュレム管を通って目の外に排出されます。この隅角には線維柱帯(せんいちゅうたい)と呼ばれるフィルター状の線維柱帯があり、房水はそこで濾過されながら排出されますが、この線維柱帯が老化などで劣化すると詰まってしまい、房水が排出されにくくなり、眼圧が上がります。
眼内に栄養を届けている房水は、最終的に角膜の末端にある隅角からシュレム管を通って目の外に排出されます。この隅角には線維柱帯(せんいちゅうたい)と呼ばれるフィルター状の線維柱帯があり、房水はそこで濾過されながら排出されますが、この線維柱帯が老化などで劣化すると詰まってしまい、房水が排出されにくくなり、眼圧が上がります。
 SLT(selective laser trabeculoplasty=選択的レーザー線維柱帯形成術)は点眼による治療では房水がうまく流れず、眼圧が下がらなかったり、視野障害が進行してしまったりというようなケースに適した治療法です。
SLT(selective laser trabeculoplasty=選択的レーザー線維柱帯形成術)は点眼による治療では房水がうまく流れず、眼圧が下がらなかったり、視野障害が進行してしまったりというようなケースに適した治療法です。
この方法は、線維柱帯にレーザー光を照射することによって、フィルターの詰まりを改善し、房水の排出を促すことによって眼圧を下げるというものです。
当院では最新型のレーザー機器を導入しており、施術時間は1分程度で、レーザー照射による痛みはありません。
もし術後時間が経過して再び眼圧が上昇してきたときには再施術も可能な治療です。
線維柱帯切開術(トラベクロトミー)
線維柱帯を切開することによって、目詰まりしているフィルターの詰まりを解消し房水の排出を促す手術です。眼の中から行う眼内法と外から行う眼外法があります。中原眼科では両方の方法を行うことができ、眼内法でもさらに3種類の方法から選択できます。
手術方はまず房水の配水管であるシュレム管を露出し、線維柱帯を眼の内側へ向かって切開していきます。手術後、房水は切り開かれた線維柱帯を通ってシュレム管へと流れ、最終的には静脈へと吸収されていきます。
手術直後は一時的に静脈から出血し、逆流した血液が眼内へ流れ込むため、視界がぼやけることがあります。この血液はだんだんと吸収されて、およそ術後1日から数日程度で眼内は元の透明な状態に戻ります。
線維柱帯切除術(トラベクレクトミー)
線維柱帯の一部を切除して、房水の出口としてバイパスを作る手術です。
まずは結膜と強膜を切開して、そこから線維柱帯の一部を切除します。このとき、線維柱帯を切除した部分に虹彩が癒着してしまわないよう、虹彩も一部切除します。
新しくできた房水の流れる道がふさがってしまわないよう、マイトマイシンという傷口を治りにくくする薬を結膜と強膜の間に浸します。最後に結膜と強膜を縫い合わせて手術は終了です。
術後、房水は切除された線維柱帯の部分を出口として強膜を切開した創がつくりだす隙間を通って結膜の下に流れ出し、結膜から血管へと吸収されていきます。
白内障術併用緑内障マイクロデバイス
(アイステント)

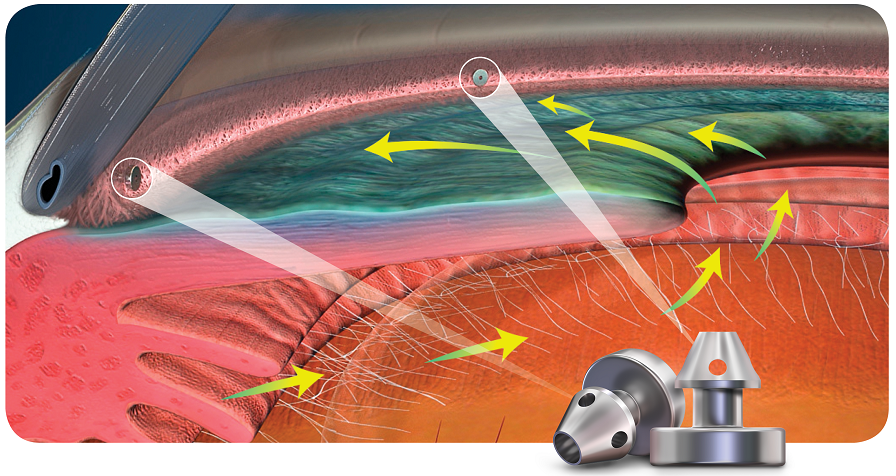
アイステント(iStent)は房水の通りを良好にするためにシュレム管内に挿入する長さ1mm程度、高さ0.33mm程度の非常に小さな金属製チップです。金属ですがMRI検査は問題ありません。
この治療は白内障手術と同時に行います。まずは白内障手術を行い、その切開創からインサーターという専用の挿入器具を使用して柱帯を通ってシュレム管内へとアイステントを挿入します。
白内障手術の切開創を使うため術後の回復が早いこと、視機能の改善と眼圧低下を同時に期待できることなどが特長です。
施術後眼圧が下がることによって、緑内障治療用の点眼薬の数を減らしたりすることも期待できます。
緑内障インプラント手術
(Express、Ahmed、Baerverdt)
EXPRESS手術は最初は緑内障の線維柱帯切除術と同じ形で手術を行って行きます。そして線維柱帯を切除する代わりにEXRESSと呼ばれる器具を挿入します。これによって房水の流れる道を一定の大きさで確実に確保することができます。
この方法では、癒着の心配がないため、虹彩を切除する必要がなく、前房出血の危険性が減るほか、術後早期に起こりやすい低眼圧症の危険性も減ります。
この手術は線維柱帯切開術などを行っても眼圧の低下が期待できない患者さんに向いています。
AhmedやBaerverdtはさらに進行している症例に行う手術です。例えばAhmedは眼にある一定の圧になると開くバルブ付きの装置を埋め込みむ手術です。と言っても目に埋め込むのでとても小さいものです。眼圧が低くなりすぎるとバルブが閉じるため、手術が効きすぎてしまう低眼圧を防ぐことができます。
緑内障手術を行っている施設でもこのレベルまで行っているところはとても少ないですが、中原眼科ではこれら全ての手技を得意としています。